Vous mangez sainement, vous faites des efforts, et pourtant la balance ne bouge plus. Vous vous retrouvez régulièrement à ouvrir le réfrigérateur sans avoir vraiment faim, après une journée stressante ou une soirée d'ennui. Ce comportement a un nom : l'alimentation émotionnelle. Loin d'être un manque de volonté, c'est une réponse neurologique mesurable du cerveau face aux émotions. Ce guide complet vous explique comment ce mécanisme freine votre perte de poids, comment distinguer la faim émotionnelle de la faim physique, et surtout quelles stratégies concrètes permettent d'en sortir durablement — sans régime, sans frustration.
Qu'est-ce que l'alimentation émotionnelle et pourquoi vous concerne-t-elle
L'alimentation émotionnelle (ou emotional eating en anglais) désigne le comportement qui consiste à manger non pas pour répondre à un besoin physiologique de carburant, mais pour gérer un état émotionnel — stress, ennui, tristesse, anxiété, solitude ou même joie intense. Il s'agit d'une réponse neurologique documentée, impliquant le circuit de la récompense dopaminergique du cerveau, et non d'un simple défaut de caractère ou d'un manque de discipline.
Les données de prévalence sont éloquentes : selon une méta-analyse publiée dans Appetite (Macht & Simons, 2011), entre 40 et 60 % des adultes en surpoids déclarent manger régulièrement en réponse à des émotions négatives. Chez les femmes particulièrement, ce phénomène est corrélé à des cycles répétés de restriction alimentaire et de reprise pondérale — l'effet yo-yo bien connu.
Ce qui rend l'alimentation émotionnelle si difficile à identifier, c'est qu'elle est souvent invisible, banalisée et socialement normalisée : manger pour fêter, pour se consoler ou pour combler l'ennui est encouragé dès l'enfance. Le premier pas vers sa gestion, c'est de la reconnaître pour ce qu'elle est : un mécanisme d'adaptation automatique, modifiable avec les bons outils.
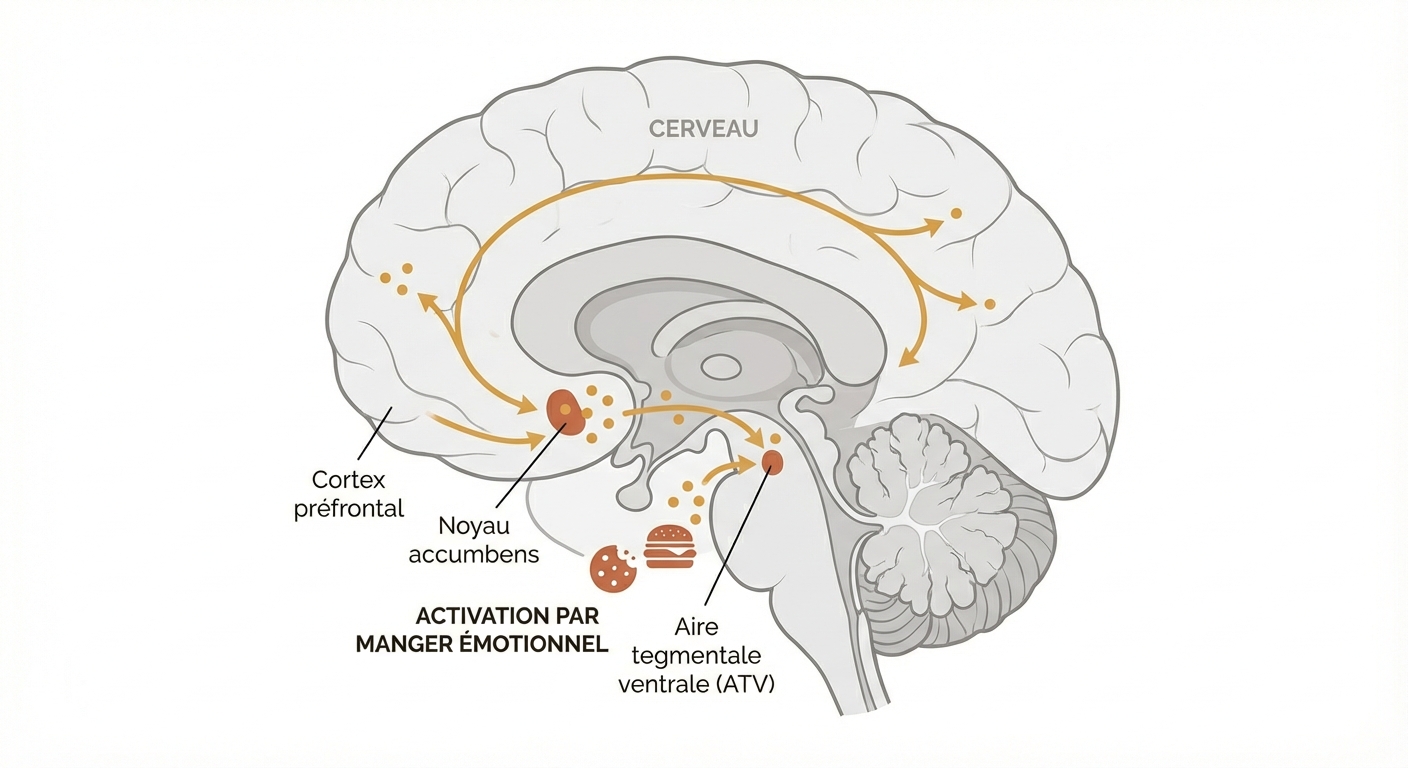
Le circuit de la récompense et la dopamine
Lorsque vous consommez un aliment hyperpalatable — riche en sucre, en sel ou en graisses — votre cerveau libère de la dopamine dans le noyau accumbens, le centre du plaisir. Cette libération génère une sensation de bien-être immédiate, efficace pour atténuer une émotion désagréable. Avec la répétition, le cerveau associe la détresse émotionnelle à ce comportement alimentaire et le sélectionne automatiquement comme stratégie de régulation. Le problème est l'habituation : au fil du temps, la même quantité d'aliment procure moins de dopamine, poussant à consommer davantage pour obtenir le même effet. C'est le même mécanisme neurologique que celui décrit dans les comportements addictifs (Volkow et al., 2013, Neuropharmacology).
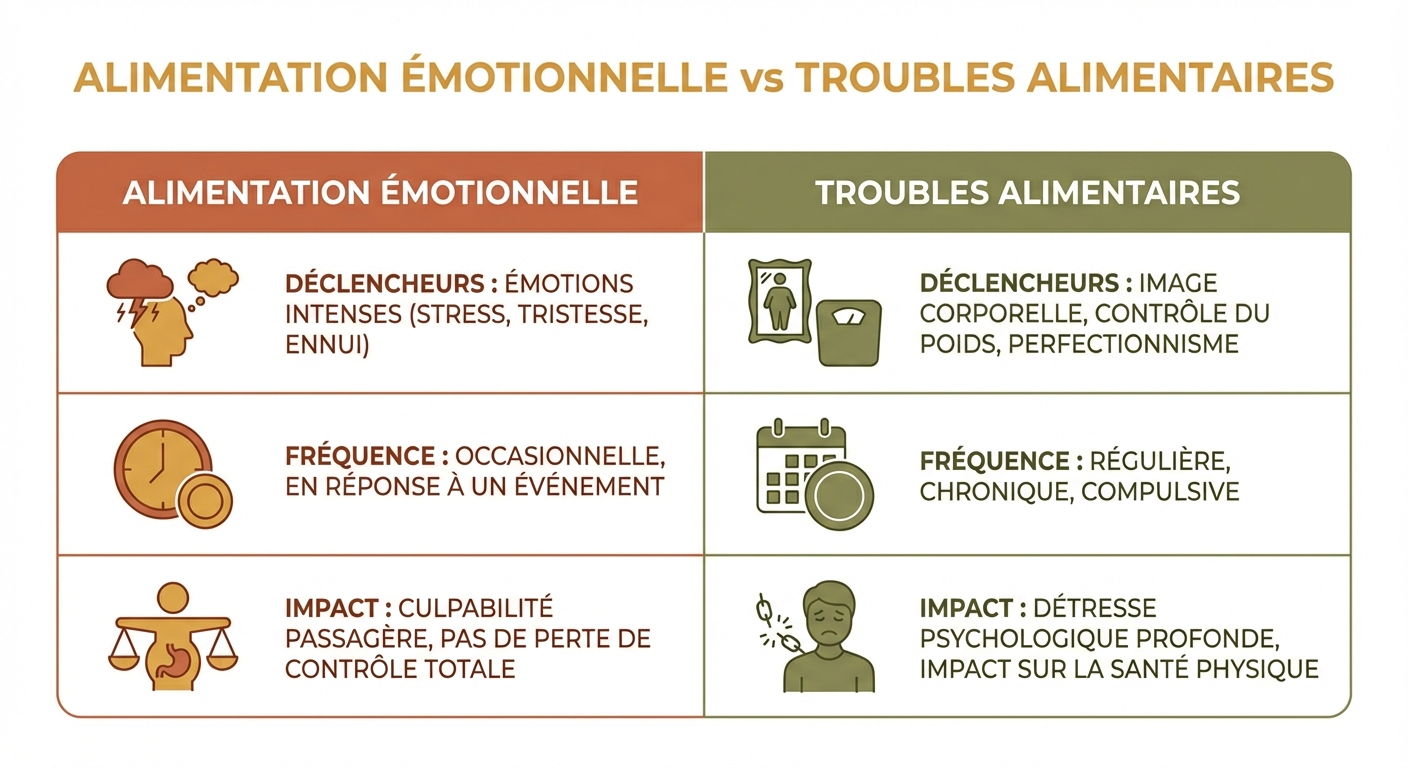
Alimentation émotionnelle ou trouble alimentaire : les différences
Qui est concerné : profils et facteurs de vulnérabilité
L'alimentation émotionnelle ne touche pas tout le monde de la même façon. Plusieurs facteurs augmentent la vulnérabilité : la restriction alimentaire chronique (les régimes hypocaloriques répétés conditionnent le cerveau à associer la privation au danger et la nourriture à la sécurité), le stress professionnel élevé et prolongé, l'isolement social, et les antécédents d'attachement émotionnel fort à la nourriture dès l'enfance. Les personnes présentant un profil d'anxiété généralisée, une faible tolérance à l'incertitude ou des difficultés à identifier et nommer leurs émotions (alexithymie) sont également plus exposées. Reconnaître son profil de vulnérabilité — sans se juger — est une information cliniquement utile pour personnaliser les stratégies d'intervention.
Comment l'alimentation émotionnelle favorise la prise de poids
L'alimentation émotionnelle n'entrave pas la perte de poids uniquement par l'excès calorique qu'elle entraîne. Son impact est plus profond : elle crée un dérèglement hormonal et métabolique qui rend la mobilisation des graisses progressivement plus difficile. Comprendre ces mécanismes — l'axe cortisol-insuline, la dérégulation des hormones de satiété et l'adaptation métabolique aux cycles restriction-compulsion — est essentiel pour sortir de l'inefficacité des approches purement restrictives.
Le piège des régimes restrictifs
La restriction calorique sévère augmente le cortisol basal, amplifie la réactivité émotionnelle et renforce les compulsions alimentaires. Les régimes « détox » ou hypocaloriques stricts ne résolvent pas l'alimentation émotionnelle : ils l'aggravent. Une approche progressive, sans aliment totalement interdit, est physiologiquement et psychologiquement plus efficace pour une perte de masse grasse durable.
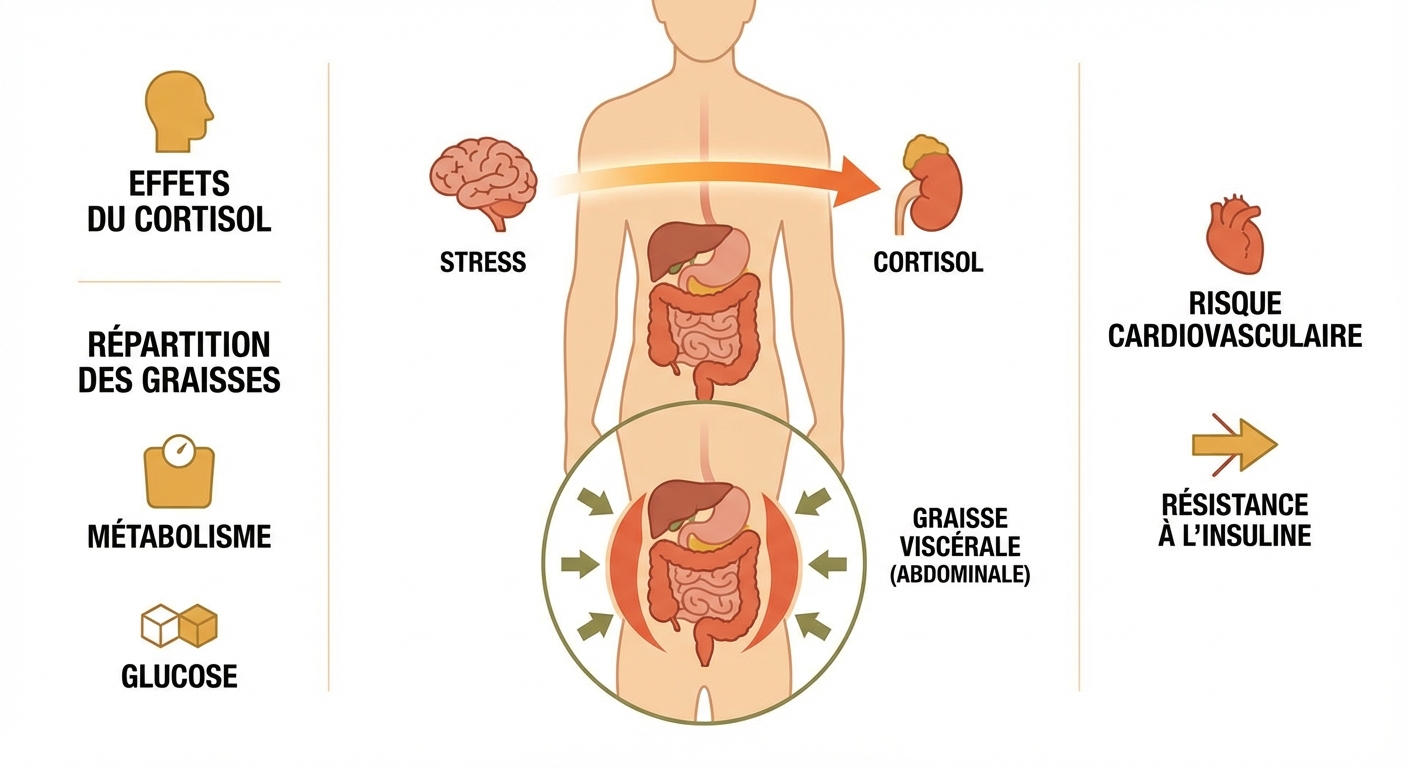
Le rôle du cortisol dans le stockage adipeux
Le cortisol est l'hormone du stress produite par les glandes surrénales. En situation de stress chronique — professionnel, relationnel ou alimentaire (restriction) — le taux de cortisol basal s'élève de façon persistante. Cela entraîne deux effets métaboliques délétères : d'une part, une activation de la lipogenèse viscérale (accumulation préférentielle de tissu adipeux autour des organes abdominaux), d'autre part, le développement d'une résistance à l'insuline qui favorise le stockage des glucides sous forme de graisses plutôt que leur utilisation énergétique. Une étude de Björntorp & Rosmond (2000) publiée dans Obesity Research a établi le lien direct entre hypercortisolémie chronique et obésité viscérale. Les personnes qui mangent émotionnellement ont généralement un taux de cortisol diurne plus élevé que les non-mangeurs émotionnels, indépendamment de leur apport calorique total.
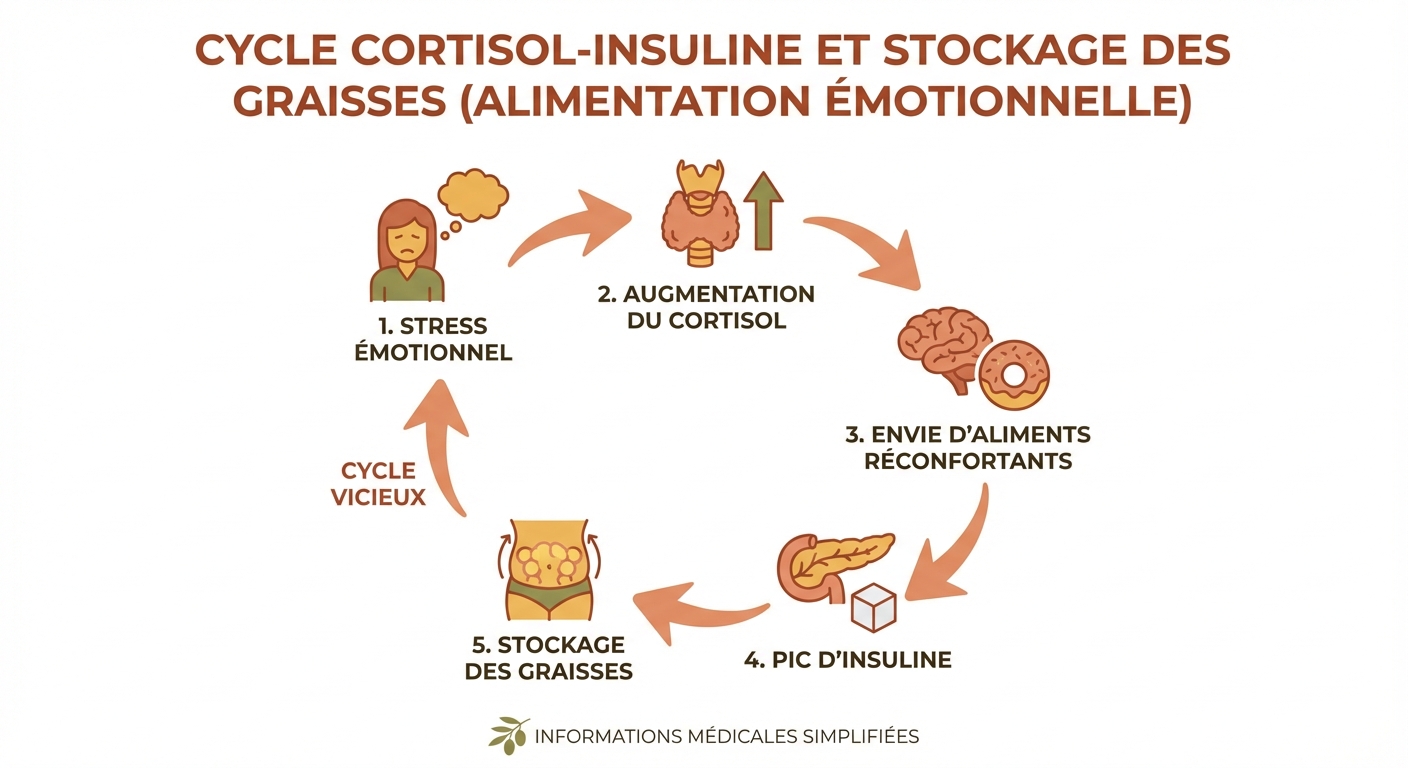
Le cycle restriction-compulsion et l'adaptation métabolique
La réactance psychologique décrite par Brehm — et appliquée à l'alimentation — explique pourquoi interdire un aliment amplifie le désir de le consommer. Les régimes restrictifs déclenchent une tension psychologique qui se résout souvent par un épisode compulsif, lui-même suivi d'une nouvelle phase de restriction plus sévère. Ce cycle « yo-yo » a des conséquences métaboliques mesurables : après plusieurs cycles de restriction sévère, le métabolisme de repos diminue significativement (adaptation métabolique compensatoire), le corps cherchant à préserver ses réserves énergétiques. Une revue systématique de Müller et al. (2015) dans Obesity Reviews a quantifié cette réduction à 10-15 % du métabolisme de base après des cycles répétés de perte et reprise pondérale — rendant chaque tentative de régime ultérieure moins efficace.
Leptine, ghréline et dérégulation des signaux de satiété
La leptine (hormone de satiété produite par les adipocytes) et la ghréline (hormone de la faim sécrétée par l'estomac) constituent le système de régulation de l'appétit. L'alimentation émotionnelle chronique perturbe ce système de deux façons : d'une part, la consommation répétée d'aliments hyperpalatables en dehors des épisodes de faim physiologique diminue la sensibilité des récepteurs à la leptine (résistance à la leptine) ; d'autre part, le cortisol chronique stimule la sécrétion de ghréline, augmentant la sensation de faim même en présence de réserves énergétiques suffisantes. Le résultat est une dissociation progressive entre les besoins réels du corps et les signaux perçus — ce qui rend la perte de poids intuitive quasi-impossible sans une phase de reconnexion aux sensations alimentaires.
Faim émotionnelle ou faim physiologique : comment faire la différence
Apprendre à distinguer la faim émotionnelle de la faim physiologique est la compétence fondamentale sur laquelle repose toute stratégie de gestion de l'alimentation émotionnelle. Cette distinction n'est pas intuitive : le cerveau émotionnel envoie des signaux qui ressemblent fortement à la faim physique, avec la même urgence apparente et parfois les mêmes manifestations corporelles. Heureusement, plusieurs critères objectifs et des outils pratiques permettent de les différencier avec une précision croissante.
Quel est votre profil nutritionnel ?
Répondez à 6 questions rapides pour découvrir quel accompagnement nutritionnel vous correspond et recevoir des conseils personnalisés.
Gratuit • Sans inscription • Résultat immédiat
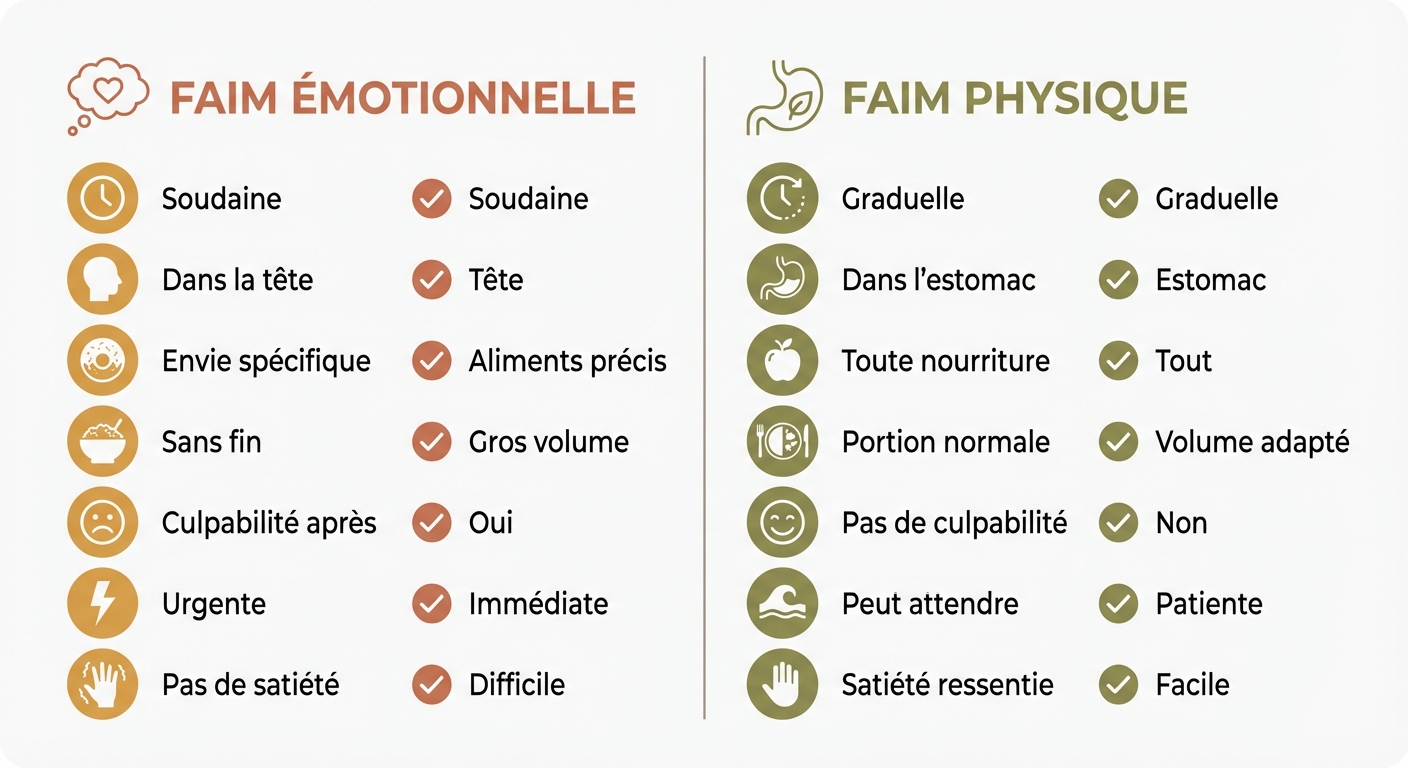
Les 7 critères de distinction
Le tableau suivant synthétise les sept critères cliniques qui permettent de distinguer faim émotionnelle et faim physiologique :
| Critère | Faim physiologique | Faim émotionnelle |
|---|---|---|
| Mode d'apparition | Progressive (20-30 min) | Soudaine, urgente |
| Localisation | Estomac (grognements, tiraillements) | Tête, pensées envahissantes |
| Spécificité | Accepte une variété d'aliments | Envie d'un aliment précis (souvent sucré ou gras) |
| Timing | Après 3-5h sans manger | N'importe quand, souvent après une émotion |
| Satisfaction | Disparaît après avoir mangé | Persiste malgré la consommation |
| Culpabilité | Absente | Présente après l'épisode |
| Patience | Peut attendre 15-20 minutes | Demande une satisfaction immédiate |
Ces critères sont issus de la méthode de pleine conscience alimentaire développée par Kristeller & Wolever (2011) et de l'approche cognitivo-comportementale de Zermati en France.
Le test des 4 questions avant de manger
Ce protocole simple, applicable en moins de deux minutes avant chaque prise alimentaire, permet d'interrompre le comportement automatique et de ramener la conscience dans la décision alimentaire. Les quatre questions sont : Ai-je physiquement faim ? (présence de sensations gastriques réelles) ; Depuis combien de temps n'ai-je pas mangé ? (moins de 3 heures suggère une faim non physiologique) ; Quel aliment me ferait envie parmi plusieurs options saines et moins saines ? (si un seul aliment spécifique est désiré, c'est souvent révélateur d'une faim émotionnelle) ; enfin, Quelle émotion est-ce que je ressens en ce moment ? (stress, ennui, tristesse, anxiété). Ces quatre questions n'ont pas pour but de bloquer l'alimentation, mais de rendre consciente une décision qui était automatique.
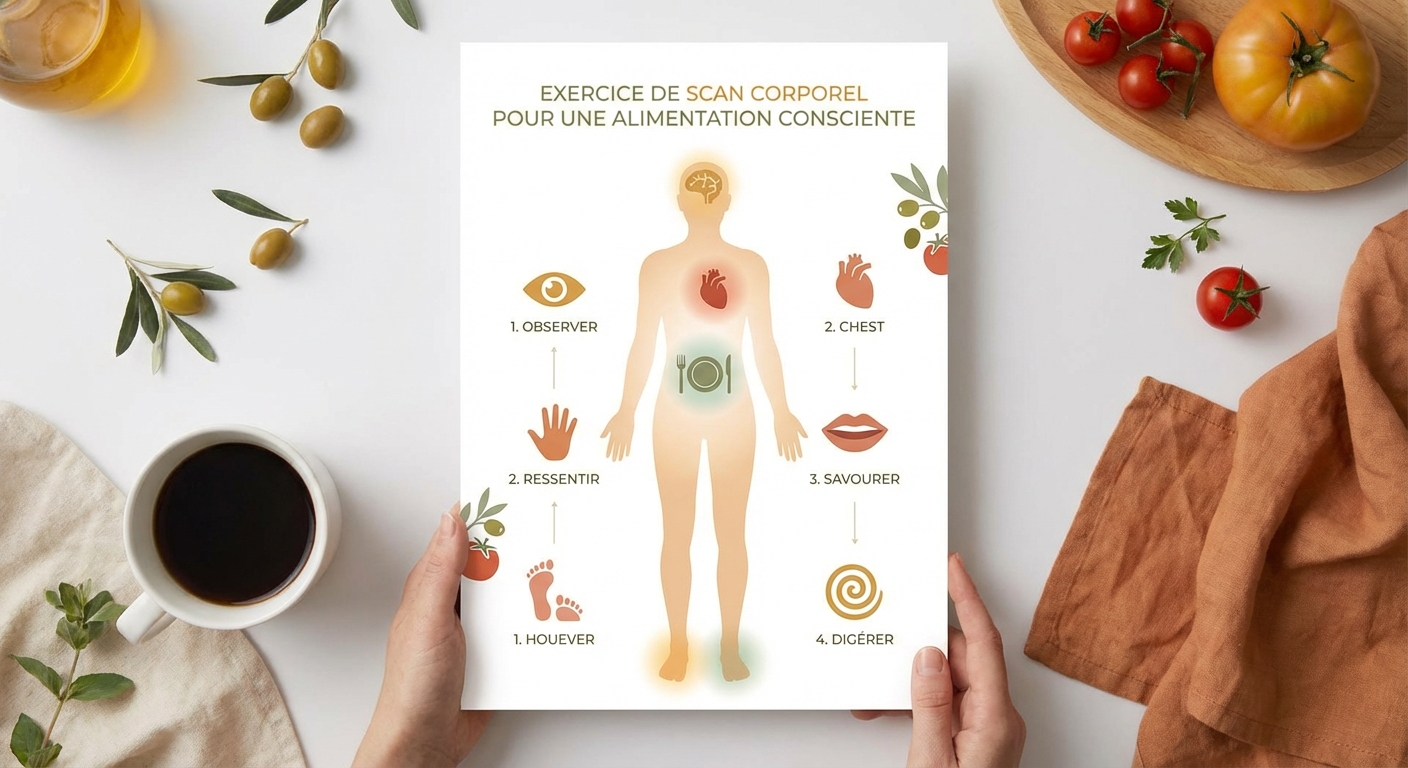
L'exercice du body scan alimentaire
Le body scan alimentaire est une technique de pleine conscience appliquée à l'alimentation, adaptée de la pratique MBSR (Mindfulness-Based Stress Reduction) de Jon Kabat-Zinn. Elle se pratique en deux minutes, debout ou assis, avant de manger. Étape 1 : Fermez les yeux et portez votre attention sur vos pieds, remontez progressivement vers le ventre. Étape 2 : Localisez avec précision la sensation qui vous pousse à manger — est-elle dans l'estomac (creux, tiraillement) ou dans la tête (pensée, image mentale d'un aliment) ? Étape 3 : Identifiez et nommez l'émotion présente sans la juger. Étape 4 : Prenez une décision consciente : manger si la faim est physique, utiliser un outil émotionnel si elle est émotionnelle. La pratique régulière du body scan renforce progressivement la conscience interoceptive — la capacité à percevoir et interpréter les signaux corporels — qui est souvent diminuée chez les mangeurs émotionnels chroniques.
Les causes profondes qui entretiennent l'alimentation émotionnelle
L'alimentation émotionnelle n'a pas une cause unique. Elle est le résultat d'une interaction entre des facteurs émotionnels, cognitifs, physiologiques et environnementaux. Comprendre quelle(s) catégorie(s) dominent dans votre cas est indispensable pour cibler les bonnes stratégies d'intervention. Une approche uniquement psychologique ne suffira pas si un déficit nutritionnel sous-jacent amplifie les compulsions ; de même, corriger les carences sans travailler sur les croyances alimentaires laisse intacte la mécanique cognitive du comportement.
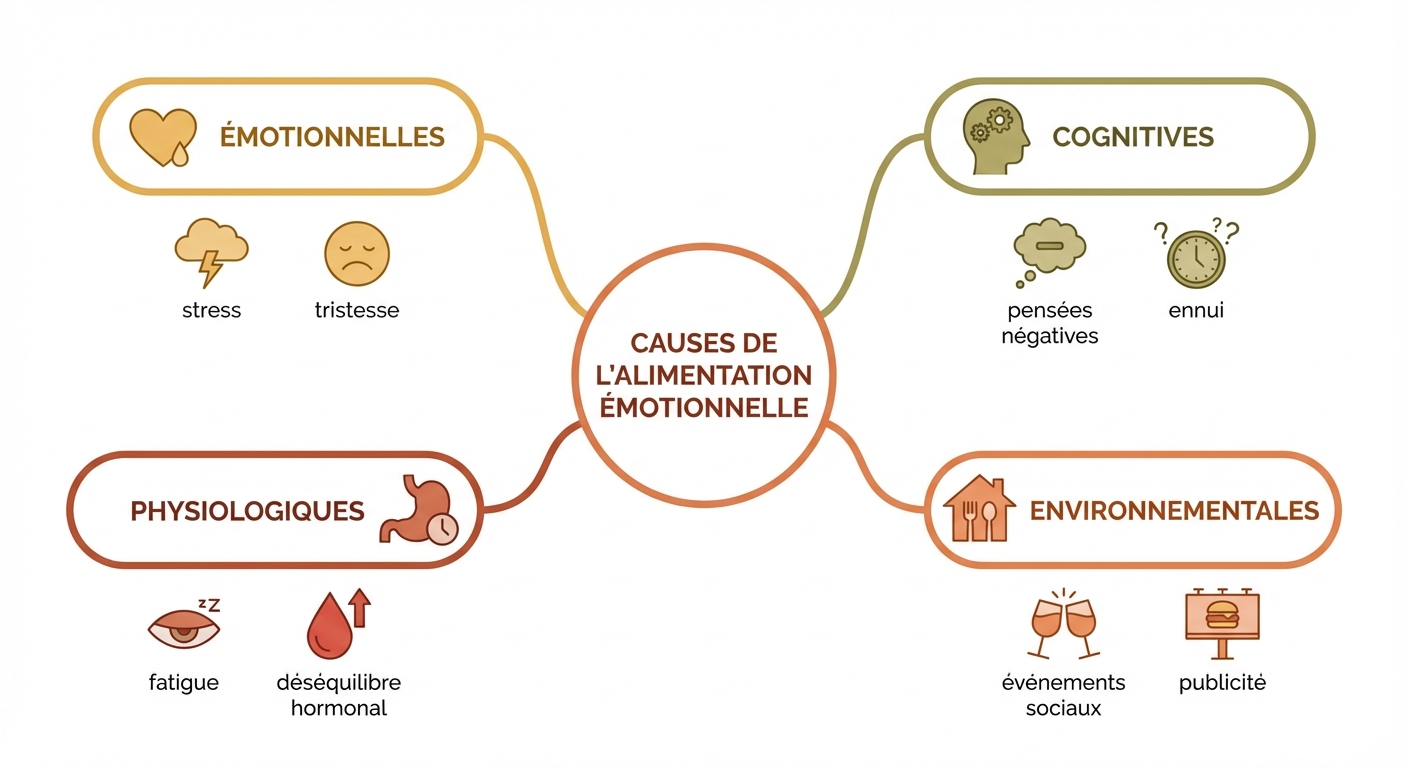
Stress, ennui, solitude : les déclencheurs émotionnels
Ces quatre déclencheurs partagent un mécanisme commun : la nourriture est choisie comme régulateur émotionnel parce qu'elle est efficace, rapide, disponible et socialement acceptée — contrairement à d'autres stratégies d'adaptation qui demandent un effort ou des compétences spécifiques.
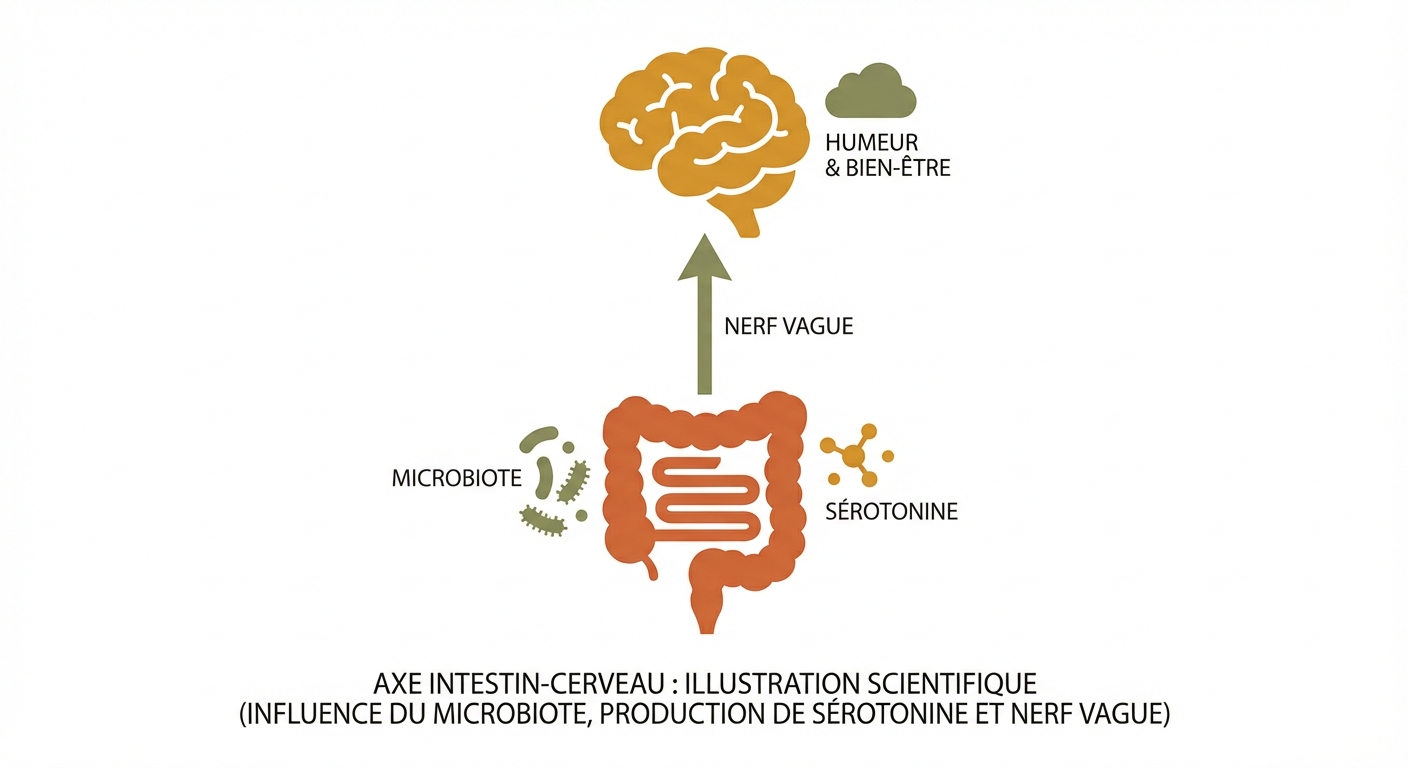
L'axe intestin-cerveau et le microbiote
L'intestin n'est pas seulement un organe digestif : c'est un producteur majeur de neurotransmetteurs. Environ 95 % de la sérotonine corporelle — le neurotransmetteur du bien-être et de la régulation de l'humeur — est synthétisée dans le tractus gastro-intestinal, non dans le cerveau. Cette production est directement modulée par le microbiote intestinal. Une dysbiose (déséquilibre de la composition bactérienne intestinale, souvent consécutive à une alimentation ultra-transformée, au stress ou à des antibiothérapies répétées) peut donc altérer la production sérotoninergique et amplifier l'irritabilité, l'anxiété et les envies compulsives. Des recherches récentes (Cryan et al., 2019, Physiological Reviews) ont cartographié cet « axe microbiote-intestin-cerveau » comme un acteur clé de la régulation émotionnelle. Prendre soin de son microbiote — via les fibres prébiotiques, les aliments fermentés et la réduction des ultra-transformés — contribue directement à la stabilisation de l'humeur.
Les croyances alimentaires qui amplifient les compulsions
La pensée dichotomique alimentaire — classer les aliments en « bons » et « mauvais », « autorisés » et « interdits » — est l'une des causes cognitives les plus puissantes de l'alimentation émotionnelle. Ce mode de pensée binaire crée une tension psychologique permanente : dès qu'un aliment « interdit » est consommé, le cerveau active la logique de l'effet « foutu pour foutu » (ou what-the-hell effect), poussant à poursuivre l'épisode compulsif puisque « de toute façon le régime est fichu ». La diabolisation de groupes alimentaires entiers (les glucides, les graisses, le sucre) crée les mêmes mécanismes de réactance psychologique. La restructuration cognitive de ces croyances — en remplaçant « cet aliment est interdit » par « cet aliment est à consommer avec modération et plaisir » — est une étape thérapeutique documentée dans les TCC appliquées aux comportements alimentaires.
7 stratégies validées pour réguler l'alimentation émotionnelle et favoriser la perte de poids
Sortir de l'alimentation émotionnelle ne se fait pas du jour au lendemain, ni en changeant tout en même temps. Les stratégies suivantes sont issues des données actuelles de la psychologie clinique, de la nutrition comportementale et des neurosciences. Leur efficacité est maximale lorsqu'elles sont introduites progressivement, une ou deux à la fois, sur une période de trois à quatre semaines chacune.

Calculateur de calories
Formule Mifflin-St Jeor · Référence ANSES
Parmi les 5 formules de référence, Mifflin-St Jeor (2005)est la plus précise pour la population générale (±5%). Recommandée par l'Academy of Nutrition and Dietetics.
L'alimentation consciente : protocole en 5 étapes
L'alimentation consciente (mindful eating) est l'intervention la mieux documentée pour réduire l'alimentation émotionnelle. Une méta-analyse de Katterman et al. (2014) portant sur 14 études randomisées contrôlées a montré une réduction significative des épisodes de binge eating et une amélioration du contrôle alimentaire chez les pratiquants réguliers. Le protocole en 5 étapes :
- Manger assis, sans écran ni distraction — la distraction cognitive pendant le repas augmente l'apport calorique de 20-30 % en diminuant la perception des signaux de satiété ;
- Observer les textures, les arômes et les saveurs — engager tous les sens ralentit naturellement la vitesse d'ingestion et augmente la satisfaction par bouchée ;
- Poser les couverts entre chaque bouchée — ce micro-rituel brise l'automatisme et donne au cerveau le temps de traiter les signaux de satiété (qui arrivent avec 15-20 minutes de décalage) ;
- Évaluer le niveau de satiété à mi-repas sur une échelle de 0 (faim intense) à 10 (satiété totale), et viser d'arrêter entre 6 et 7 ;
- Identifier l'émotion ou la pensée présente au moment de manger — sans jugement, simplement pour nommer ce qui se passe.

La boîte à outils émotionnels : 10 alternatives à la nourriture
Constituer sa « boîte à outils émotionnels » consiste à préparer à l'avance une liste d'activités alternatives à la nourriture, classées par émotion déclenchante, pour disposer d'une option concrète au moment où l'envie compulsive survient. Cette préparation est cruciale car les compulsions alimentaires réduisent temporairement les capacités du cortex préfrontal — le siège de la décision rationnelle. Si les alternatives doivent être décidées au moment de la compulsion, le cerveau émotionnel aura déjà gagné.
Dix alternatives efficaces, classées par émotion :
- Stress aigu : cohérence cardiaque (5 min, application HeartMath ou RespiRelax) ;
- Stress chronique : activité physique d'intensité modérée (marche rapide 30 min) ;
- Ennui : activité créative ou manuelle (dessin, jardinage, cuisine sans manger) ;
- Tristesse : contact social (appel téléphonique, message à un proche) ;
- Anxiété : écriture émotionnelle (journaling libre 10 min) ;
- Colère : exercice physique intense (HIIT, course) ou musicothérapie ;
- Fatigue : micro-sieste de 20 minutes (plus efficace que le sucre contre le coup de pompe) ;
- Culpabilité post-repas : respiration diaphragmatique et auto-compassion consciente ;
- Solitude : plongée dans une activité immersive (lecture, film, méditation guidée) ;
- Frustration professionnelle : courte promenade extérieure, changement d'environnement.
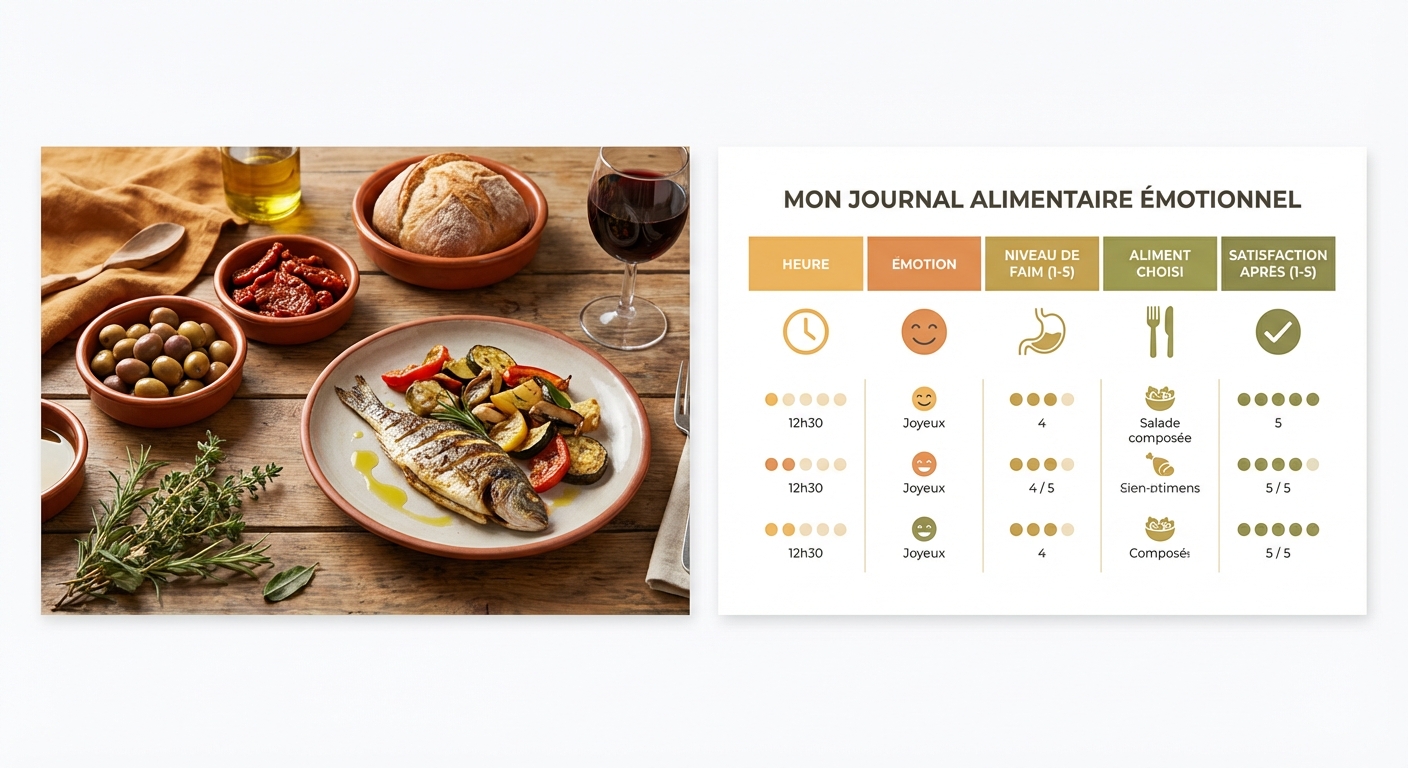
Le journal alimentaire émotionnel : mode d'emploi
Le journal alimentaire émotionnel est un outil d'auto-observation structuré qui permet d'identifier vos schémas individuels — vos déclencheurs émotionnels récurrents, vos horaires à risque, vos aliments réconfort spécifiques. Sa puissance réside dans l'objectivation : ce qui est invisible dans la répétition quotidienne devient visible et donc modifiable sur papier. Le protocole recommandé est de tenir ce journal pendant 7 jours minimum.
| Colonne | Ce qu'on note | Exemple |
|---|---|---|
| Heure | Heure de la prise alimentaire | 16h30 |
| Émotion | Émotion identifiée avant de manger | Stress, ennui |
| Faim (/10) | Niveau de faim physique perçu | 3/10 |
| Aliment choisi | Ce que vous avez consommé | Chocolat au lait, chips |
| Satisfaction après | Satisfaction émotionnelle et physique (/10) | 4/10 (culpabilité) |
Après 7 jours, relisez votre journal en cherchant les patterns : à quelle heure les épisodes surviennent-ils le plus souvent ? Quelles émotions les précèdent systématiquement ? Quels aliments reveniennent ? Ces informations permettent de construire des stratégies de régulation ciblées et personnalisées.
Rééquilibrage nutritionnel sans restriction
Le rééquilibrage alimentaire — à distinguer clairement du régime restrictif — repose sur le principe de la flexibilité alimentaire : aucun aliment n'est interdit, tous sont consommables dans des proportions et fréquences adaptées. Cette approche, soutenue par les travaux de Tribole & Resch sur l'alimentation intuitive, réduit la charge cognitive liée aux décisions alimentaires et diminue la réactance psychologique. Concrètement, cela signifie réintroduire progressivement les aliments « diabolisés » dans un contexte structuré (repas assis, en pleine conscience), structurer les prises alimentaires en 3 repas et 1-2 collations planifiées pour éviter les carences et les pics de ghréline, et assurer une couverture suffisante en tryptophane, magnésium et oméga-3 — les trois micronutriments qui stabilisent l'humeur et réduisent les compulsions (voir section suivante).
Les nutriments et recettes qui régulent les émotions
Au-delà des stratégies comportementales, certains nutriments jouent un rôle biochimique direct dans la régulation de l'humeur et la réduction des compulsions alimentaires. Optimiser ses apports en tryptophane, magnésium, oméga-3 et vitamines du groupe B crée un socle neurochimique favorable à la régulation émotionnelle — rendant les stratégies comportementales plus efficaces et moins laborieuses.

Calculateur de macros
Formule Mifflin-St Jeor · Protéines, glucides, lipides
Tryptophane, magnésium, oméga-3 : les nutriments régulateurs
| Nutriment | Rôle dans la régulation émotionnelle | Meilleures sources alimentaires | AJR adulte | Signes de carence |
|---|---|---|---|---|
| Tryptophane | Précurseur de la sérotonine et de la mélatonine | Œufs, chocolat noir >70 %, banane, dinde, graines de courge | ~5 mg/kg/j | Irritabilité, insomnie, envies sucrées intenses |
| Magnésium | Régulateur nerveux, co-facteur de >300 réactions enzymatiques | Amandes, légumineuses, chocolat noir, épinards, quinoa | 300-400 mg/j | Anxiété, crampes, hypersensibilité au stress |
| Oméga-3 (EPA/DHA) | Anti-inflammatoire neuronal, fluidité membranaire neuronale | Saumon, maquereau, sardines, huile de lin, noix | 250-500 mg EPA+DHA/j | Humeur dépressive, difficultés de concentration |
| Vitamines B6, B9, B12 | Métabolisme énergétique, synthèse des neurotransmetteurs | Légumes verts, légumineuses, abats, levure nutritionnelle | Variables selon vitamine | Fatigue, brouillard mental, irritabilité |
Ces données sont cohérentes avec les conclusions de la revue de Rao et al. (2008) dans le Journal of Psychiatry & Neuroscience sur les nutriments et la santé mentale.
3 recettes gourmandes anti-compulsion
Recette 1 — Porridge chocolat-banane aux noix (profil : besoin de réconfort gourmand)
Pour 1 personne : 60 g de flocons d'avoine, 200 ml de lait végétal (amande ou avoine), 1 banane mûre, 1 carré de chocolat noir >70 % râpé, 15 g de noix de Grenoble concassées, 1 c. à c. de miel. Cuisson 5 minutes à feu doux en remuant. Apports clés : tryptophane (banane + chocolat noir), magnésium (chocolat noir + noix), potassium (banane), fibres bêta-glucanes (avoine, effet prébiotique). Index glycémique modéré, satiété prolongée de 3 à 4 heures.
Recette 2 — Bowl protéiné cacao-beurre de cacahuète (profil : récupération post-effort et satiété prolongée)
Pour 1 personne : 150 g de fromage blanc 0 %, 1 c. à s. de cacao non sucré, 1 c. à s. de beurre de cacahuète naturel, 20 g de flocons d'avoine, 1 poignée de framboises. Pas de cuisson — 3 minutes de préparation. Apports clés : 25 g de protéines (fromage blanc), tryptophane + magnésium (cacao + beurre de cacahuète), fibres (avoine + framboises), graisses insaturées (beurre de cacahuète). Idéal dans les 2 heures post-entraînement.
Recette 3 — Collation amandes-chocolat noir-fruits secs (profil : envie de sucré l'après-midi, solution portable)
Pour 1 personne : 20 g d'amandes entières, 1 carré de chocolat noir >70 %, 3 dattes Medjool. Sans préparation. Apports clés : magnésium (amandes + chocolat), tryptophane (amandes), glucides à IG modéré (dattes), fibres. Index glycémique modéré grâce aux fibres et aux graisses des amandes — énergie stable sans pic insulinique.

Aliments à privilégier et aliments à limiter
| Catégorie | Exemples | Effet sur la régulation émotionnelle |
|---|---|---|
| À privilégier | Poissons gras (saumon, sardines), légumineuses, chocolat noir >70 %, banane, avocat, œufs, graines de courge | Apports en tryptophane, magnésium, oméga-3 ; soutien du microbiote via fibres |
| À modérer | Pain blanc, produits sucrés ultra-transformés, fast-food | Pics glycémiques rapides suivis d'hypoglycémie réactionnelle = nouvelles envies compulsives |
| À limiter | Boissons sucrées, alcool, aliments ultra-transformés riches en additifs | Perturbation du microbiote (dysbiose), augmentation de l'inflammation cérébrale, aggravation de la réactance émotionnelle |
L'objectif n'est pas d'interdire la deuxième et troisième catégorie, mais de les consommer dans un contexte alimentaire structuré et conscient — et non comme réponse automatique à une émotion.
Un accompagnement personnalisé pour sortir durablement de l'alimentation émotionnelle
Les études sur l'observance thérapeutique montrent de façon constante que les changements de comportement alimentaire sont significativement plus durables avec un accompagnement structuré qu'en solitaire. Une revue de Hartmann-Boyce et al. (2019) dans Cochrane Database sur les interventions comportementales pour la perte de poids a établi qu'un suivi régulier — même digital — multiplie par 2 à 3 les chances de maintien à 12 mois. Ce n'est pas que les personnes manquent de motivation ou de connaissances : c'est que la régulation des comportements automatiques requiert un feedback extérieur pour briser les biais cognitifs qui rendent les schémas invisibles à leur propre auteur.
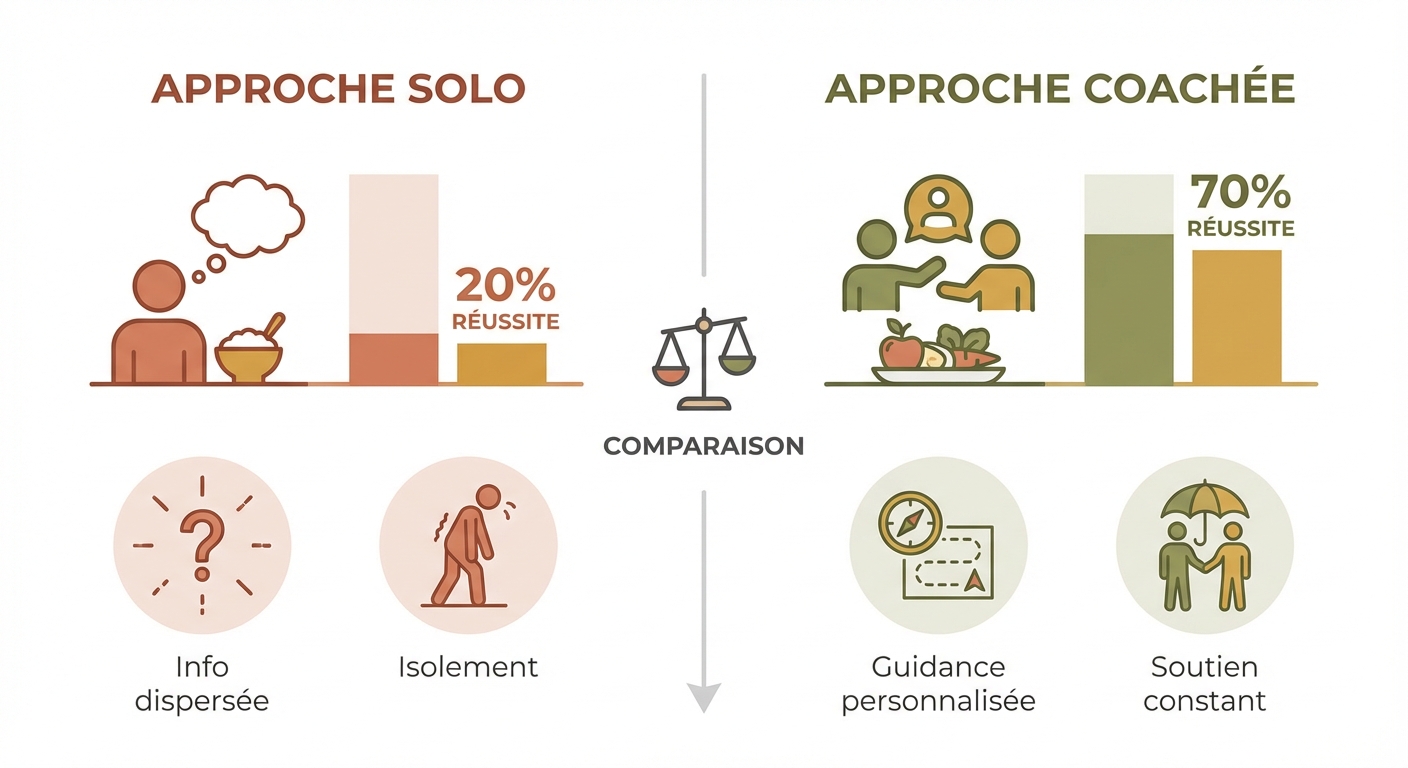
Les limites de l'approche en solitaire
Travailler seul sur l'alimentation émotionnelle expose à plusieurs limites structurelles. Le biais de confirmation pousse à interpréter ses propres comportements de façon favorable — il est difficile d'identifier ses angles morts sans regard extérieur. La difficulté d'auto-évaluation est particulièrement marquée dans les comportements automatiques qui, par définition, échappent à la conscience. Enfin, l'absence de feedback régulier prive d'un signal correcteur essentiel : sans mesure de progression, le découragement survient dès le premier plateau ou la première rechute. Ces limites ne sont pas un jugement sur la capacité personnelle ; ce sont des contraintes inhérentes au fonctionnement cognitif humain.
Ce qu'un coaching nutritionnel personnalisé change
Un coaching nutritionnel personnalisé apporte quatre dimensions inaccessibles à l'approche seule. Le suivi adaptatif permet d'ajuster les stratégies en temps réel en fonction des résultats observés et des obstacles spécifiques rencontrés. Les recettes sur mesure intègrent les préférences gustatives, les contraintes de temps et les objectifs nutritionnels sans générer de frustration. Le feedback régulier (hebdomadaire ou bimensuel) maintient la motivation et recalibrage les croyances limitantes. Enfin, l'approche sans restriction — centrale dans la méthode MonCoachGourmand — assure que le rééquilibrage alimentaire ne crée pas de nouveaux cycles restriction-compulsion. Pour explorer des recettes gourmandes et équilibrées qui soutiennent la régulation émotionnelle, consultez notre bibliothèque de recettes.
Quand consulter un professionnel de santé
Certains signaux doivent conduire à une consultation médicale rapide, au-delà du coaching nutritionnel : des compulsions alimentaires quotidiennes avec sentiment de perte de contrôle totale ; la présence de comportements compensatoires (vomissements provoqués, jeûne prolongé, exercice physique punitif) ; une détresse psychologique significative (anxiété sévère, symptômes dépressifs) associée aux épisodes alimentaires ; ou une prise de poids rapide et inexpliquée. Dans ces cas, un diététicien spécialisé en comportement alimentaire, un psychologue formé aux thérapies cognitivo-comportementales (TCC) ou un psychiatre constituent les professionnels de premier recours. Ces situations dépassent le cadre du coaching nutritionnel et requièrent une prise en charge clinique.
Journal alimentaire émotionnel — 7 jours
Téléchargez gratuitement votre grille d'auto-observation structurée en 5 colonnes pour identifier vos patterns émotionnels, accompagnée de 3 recettes anti-compulsion bonus.
Questions fréquentes
Comment gérer l'alimentation émotionnelle pour perdre du poids ?
La gestion de l'alimentation émotionnelle repose sur trois piliers complémentaires : la distinction entre faim physiologique et faim émotionnelle via les critères cliniques et le test des 4 questions, l'adoption de stratégies de régulation alternatives (alimentation consciente, cohérence cardiaque, journal émotionnel) qui remplacent progressivement la nourriture comme régulateur émotionnel, et un rééquilibrage nutritionnel sans restriction pour éviter les cycles restriction-compulsion. L'objectif est de réduire progressivement le recours à la nourriture comme seul outil de gestion des émotions, tout en couvrant les besoins métaboliques réels du corps via une alimentation variée et suffisante.
Pourquoi l'alimentation émotionnelle empêche-t-elle de perdre du poids ?
L'alimentation émotionnelle chronique élève le cortisol basal, ce qui favorise le stockage de tissu adipeux viscéral et crée une résistance à l'insuline progressive. Les cycles restriction-compulsion qui en découlent provoquent une adaptation métabolique compensatoire — le métabolisme de repos diminue significativement après plusieurs cycles de perte et reprise pondérale — rendant la perte de masse grasse de plus en plus difficile malgré des apports caloriques identiques ou même réduits. Ce n'est donc pas uniquement une question de calories consommées lors des épisodes compulsifs, mais bien un dérèglement hormonal et métabolique systémique.
Comment différencier la faim émotionnelle de la faim physiologique ?
La faim physiologique apparaît progressivement sur 20 à 30 minutes, se localise dans l'estomac (sensations de creux ou de grognements) et accepte une variété d'aliments. La faim émotionnelle survient brutalement, se manifeste comme une envie cérébrale pour un aliment spécifique — souvent sucré ou gras — et persiste malgré la satiété, souvent accompagnée d'un sentiment de culpabilité post-consommation. Le test des 4 questions (ai-je physiquement faim, depuis combien de temps, quel aliment m'attire, quelle émotion est présente ?) et le body scan alimentaire permettent de les distinguer avec une précision croissante à mesure de la pratique.
Quels nutriments aident à réguler l'alimentation émotionnelle ?
Le tryptophane (précurseur de la sérotonine, présent dans les œufs, le chocolat noir >70 %, la banane et les graines de courge), le magnésium (régulateur nerveux, dans les amandes, les légumineuses et le chocolat noir), les oméga-3 EPA et DHA (anti-inflammatoires neuronaux, dans les poissons gras comme le saumon et les sardines) et les vitamines du groupe B (métabolisme énergétique et synthèse des neurotransmetteurs) contribuent directement à stabiliser l'humeur et à réduire les compulsions alimentaires. Une supplémentation ciblée peut être envisagée en cas de carence confirmée, sur conseil d'un professionnel de santé.
Le microbiote intestinal influence-t-il l'alimentation émotionnelle ?
Oui, de façon significative. L'intestin produit environ 95 % de la sérotonine corporelle via l'axe microbiote-intestin-cerveau. Une dysbiose — déséquilibre de la composition bactérienne intestinale, souvent provoquée par une alimentation ultra-transformée, le stress chronique ou des antibiothérapies répétées — peut altérer cette production sérotoninergique et favoriser l'irritabilité, l'anxiété et les envies compulsives. Prendre soin de son microbiote via les fibres prébiotiques (légumineuses, légumes, fruits), les aliments fermentés (yaourt, kéfir, choucroute) et la réduction des produits ultra-transformés contribue directement à la stabilisation de l'humeur.
L'alimentation consciente aide-t-elle à perdre du poids ?
L'alimentation consciente (*mindful eating*) améliore la détection des signaux de satiété et réduit la vitesse d'ingestion, ce qui diminue naturellement les apports caloriques sans sensation de privation ni comptage calorique. Les études montrent une réduction significative des épisodes de compulsion et une amélioration durable du contrôle alimentaire chez les pratiquants réguliers — avec des effets mesurables dès 8 semaines de pratique quotidienne. Elle agit moins sur le bilan calorique direct que sur la reconnexion aux signaux internes du corps, ce qui crée les conditions d'une perte de poids physiologique et durable.
Comment un journal alimentaire émotionnel fonctionne-t-il ?
Il s'agit d'un outil d'auto-observation structuré en 5 colonnes : heure de la prise alimentaire, émotion ressentie juste avant, niveau de faim physique sur 10, aliment choisi et satisfaction émotionnelle et physique après consommation. Tenu pendant 7 jours minimum de façon systématique — y compris pour les prises alimentaires « normales » — il permet d'identifier les schémas récurrents invisibles dans le quotidien : déclencheurs émotionnels dominants, horaires à risque, aliments réconfort préférentiels. Ces informations servent ensuite de base pour construire des stratégies de régulation ciblées et personnalisées, en s'attaquant aux schémas identifiés plutôt qu'à des comportements hypothétiques.
Quand faut-il consulter un professionnel pour l'alimentation émotionnelle ?
Une consultation est recommandée sans délai lorsque les compulsions sont quotidiennes et s'accompagnent d'un sentiment de perte de contrôle totale, lorsqu'elles sont suivies de comportements compensatoires (vomissements provoqués, jeûne prolongé, exercice physique punitif et excessif), lorsqu'elles génèrent une détresse psychologique significative (anxiété sévère, symptômes dépressifs, honte envahissante) ou entraînent une prise de poids rapide et inexpliquée. Un diététicien spécialisé en comportement alimentaire et un psychologue formé aux thérapies cognitivo-comportementales (TCC) sont les professionnels de premier recours ; un psychiatre intervient en cas de TCA avéré. ---


